大腸憩室症
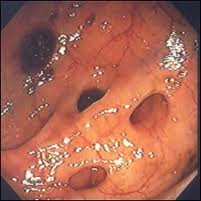
大腸鏡下的大腸憩室圖
前言
所謂大腸憩室症,是指大腸腸壁凹陷造成如囊狀之結構,外觀可能是單一性或多發性的病灶。依臨床表現可分為無症狀的大腸憩室病--偶而會發生下消化道出血,以及有症狀的大腸憩室炎--常以發炎性症狀表現(如腹痛)。
發生率
大腸憩室在三十歲之前甚為罕見,而隨著年齡的增加其發生的機率也增加。隨著人類飲食生活的西化,減少了高纖維食物,取而代之的是精緻的碳水化合物及肉類食品的攝取,導致其發生率也跟著增加。加上診斷工具的進步,憩室症的發生率也明顯地上揚。
憩室症的病患大約10%–20%會發展為有症狀的大腸憩室炎,而這些憩室炎的患者約10%–20%會需要住院治療,這些因憩室炎住院的病人約20%–50%需要手術處理。換句話說,因憩室症需要手術治療的病患不到1%。
病理生理學
根據臨床實驗發現,憩室症患者其大腸內的壓力高達 90毫米 汞柱,是一般人的九倍,如此大的力量容易造成大腸節化現象,而不再是一條順暢連續的管路,如此一來會讓腸壁承受更大的壓力而加重腸壁疝氣的產生,並形成所謂的「大腸憩室」。
流行病學
根據多位學者專家研究指出,下列現象與憩室症有關:
1. 高紅肉,低纖維飲食,容易造成憩室症的病患增加臨床症狀的機會。
2. 非類固醇類抗發炎藥物會增加憩室症造成併發症的趨勢。
3. 使用類固醇有較高的風險導致腸穿孔。
4. 菸酒會讓憩室症產生併發症的風險約增加三倍。
診斷工具:
- 大腸鏡: 憩室炎急性發作時應避免,否則會增加腸穿孔或惡化病情的風險。
- 大腸鋇劑攝影: 除了診斷憩室症之外,還可辨識腸道瘻管的走向,對治療方式有所助益。
- 腹部電腦斷層: 有助於診斷憩室炎並評估其嚴重程度,及是否併發其它病變(如膿瘍或廔管等)。
治療
對於不同嚴重程度的憩室炎及其可能的併發症,應根據病患之臨床狀況,擬定適當的治療計劃。 當病人症狀輕微時,可以在門診用抗生素治療,並教導病人攝取清澈流質的食物來控制病況。但是當憩室有併發腸穿孔,而造成病人臨床症狀較明顯,或者門診治療後症狀屢次復發時,則最好住院作進一步評估及治療。
在積極的內科療法(禁食由靜脈輸液補充,及抗生素治療)24至48小時之後,若臨床反應不佳或者繼續惡化(如出現敗血症獲廣泛性腹膜炎徵兆),就必須考慮緊急剖腹探查,並且因疾病嚴重度作適當的手術(常需要作暫時性人工腸造口)。