生化檢驗血液採檢須知
一、 採血部位與檢驗項目
(一) 靜脈採血:大部分生化檢驗項目
(二) 動脈採血:COHb 、Blood Gas
二、 病人配合事項
(一) 檢驗空腹血糖、三酸甘油脂、膽固醇、Folic acid、 Vitamine B12、 C-peptide、之病人應空腹八小時以上。
(二) 其他檢驗項目除非急需,病人亦以空腹抽血為宜。
三、 抽血量
(一) 生化檢驗:單項至少2 ml,多項至少5 ml。
(二) 免疫檢驗:單項至少3 ml,多項至少5 ml。
(三) 血糖、糖化血色素、乳酸檢驗:至少採血1 ml。
(四) COHb、Blood Gas檢驗:至少採血1 ml(急檢)。
(五) CRP、CKMB、NH3檢驗:至少採血2 ml(急檢)。
四、 血液存放溫度與送檢時限
(一) 一般生化檢驗之血液檢體可至於室溫,但須於採血後2小時內送達生化檢驗室處理。
(二) IPTH、ACTH、COHb、Homocystine、Lactate、Ammonia、Insulin like growth factor - 1、blood gas之血液檢體應冰浴、並儘速送檢。標籤應實貼並套上夾鏈袋再冰浴,以防為水脫落。
急診生化檢驗之血液檢體應立即送急診檢驗室處理。
動脈穿刺抽血 (Arterial blood sampling)須知
目的: 取得血液以進行血液之血液氣體或生化、血液常規等相關檢驗。
適應症:需取得血液以進行血液之血液氣體或生化、血液常規等相關檢驗,而無法由靜脈抽取血液者
注意事項:
1.實施前向病患或家屬解釋檢查過程、目的及可能發生之併發症。
2.病史詢問:有無抽煙習慣、周邊血管疾病、肝病或任何會引起血液凝固異常疾病。
3.檢視病患之生化及與凝血機能有關之檢查結果。
實施步驟:
1. 向受檢者解釋穿刺過程、目的。
2. 觸摸擬穿刺動脈之脈動。
3. 若擬穿刺橈動脈則需施行Allen’s試驗,Allen’s試驗的施行步驟:
A. 令受檢者將手緊握成拳
B. 施檢者以手指施壓於受檢者之手腕,壓迫並同時阻斷橈動脈與尺動脈的血流
C. 受檢者將手放鬆,但不可完全伸直,此時可見該手掌與手指呈現蒼白
D. 施檢者放鬆對尺動脈之壓迫(橈動脈仍受壓迫),觀察受檢者的手掌與手指能否在15秒內發紅
E. 若在15秒內發紅,則是Allen’s試驗陽性,反之則為陰性。Allen’s試驗陽性者,方可在橈動脈進行穿刺抽血。
4. 以消毒劑(如Hibiscrub)洗手
5. 以優碘+酒精棉球消毒儗針刺部位皮膚,並檢視是否有皮膚疹或其他異常(若有,則另尋合適部位)
6. 在擬穿刺部位之皮膚施行局部麻醉(若有把握一次即能完成動脈穿刺,可略過此步驟)。
7. 皮膚穿刺及以下步驟均以無菌技術操作。
8. 施檢者以一手觸摸受檢者動脈之脈動,另一手持肝素潤濕過的空針,針頭保持與動脈平行,二者行程的角度愈小愈好,或針頭垂直動脈,針頭刺穿皮膚後,朝動脈推進,若見針頭後方(或針筒前方)有血,表示針頭已進入動脈,若懷疑穿透動脈,則緩緩回拉針頭,直至針頭後方見血,或重新進行穿刺。
9. 回抽動脈血1-4ml(視需要而定),抽出針頭病用力壓迫動脈穿刺處至止血為止(一般約需2-5分鐘,或更久)。之後觀察動脈穿刺處3-5分鐘,若有出血再壓迫3分鐘或更久。
實施後(含併發症處理):
1.血管痙攣:
A. 觀察與檢視受檢者手掌及手指的顏色及溫度
B. 通常是暫時性,並無大礙
2.出血並在動脈周圍行成血塊:
A. 觀察與檢視針刺部位的腫起是否持續惡化,若有則繼續壓迫動脈止血
3.感染:
A. 觀察與檢視針刺部位皮膚是否有紅、腫、熱、痛等發炎現象
B. 動脈針刺很罕見感染
生化體液檢體採檢須知
一、體液檢體:均由醫師採集。
二、檢體容器:無菌試管或棕頭管。
三、檢體量:2 ml、CSF 0.5ml。
四、檢驗項目:Protein、Glucose、LDH、Amylase、Cl、Lactate---等項目。
五、體液存放溫度及送檢時限
(一) 體液可置室溫,但須於採集2小時內送達生化科。
(二) Lactate項目檢體需冰浴儘速送檢。
VMA、Catecholamine 24小時尿液採檢須知
一、準備集尿容器:2000-3000 ml清潔容器。
二、領取防腐劑( 尿管含10ml 6N HCl ):檢驗部服務台。
三、收集尿液
(一)將尿管內之防腐劑倒入集尿器中。
(二)假如:病人早晨6點起床後之第一次尿液不要。
(三) 此後每一次尿液直到隔日早晨6點起床後之第一次尿液都要尿入集尿容器中。
四、測量24小時尿液之總量
(一) 若集尿容器有刻度者,可直接讀取尿液總量,並記錄於檢驗單上。
(二) 若集尿容器無刻度者,可用300 ml 量杯分次測量尿總量,並記錄於檢驗單上。
五、取尿液檢體
(一) 有刻度之集尿容器於測量尿液總量後充份混合,並取10mL 尿液倒入2 管尿管。
(二) 無刻度之尿容器先充分混合尿液,測量尿液總量後,並取10mL 尿液倒入2 管尿管。
六、尿液存放溫度及送檢時限
(一) 尿液可置室溫,但須於2小時內送達檢驗部服務台。
(二) 若尿液檢體不能於2 小時送達檢驗部服務台者,應置冰箱儲存,但不可超過24小時。
蛋白質24小時尿液採檢須知
一、準備集尿容器:2000-3000 ml清潔容器。
二、收集尿液
(一) 病人早晨6點起床後之第一次尿液不要。
(二) 此後每一次尿液直到隔日早晨6點起床後之第一次尿液都要尿到集尿容器中。
三、測量24小時尿液之總量
(一) 若集尿容器有刻度者,可直接讀取尿液總量,並記錄於檢驗單上。
(二) 若集尿容器無刻度者,可用300 ml 量杯分次測量尿總量,並記錄於檢驗單上。
四、取尿液檢體
(一) 有刻度之集尿容器於測量尿液總量後充份混合,混合均勻之尿倒入棕尿管約5 分滿。
(二) 無刻度之尿容器先充分混合尿液,測量尿液總量後,倒最後剩餘之尿液入棕尿管約5 分滿。
五、尿液存放溫度及送檢時限
(一) 尿液可置室溫,但須於2小時內送達檢驗部服務台。
(二) 若尿液檢體不能於2 小時送達檢驗部服務台者,應置冰箱儲存,但不可超過24小時。
藥物濃度偵測開立檢驗單及檢體收集注意事項
一、 開立檢驗申請單:請輸入用藥時間、劑量、型式(PO/IV)、採檢時間。
二、 檢體收集注意事項:
(一) Digoxin
Digoxin於施用藥物後5到10小時達最高濃度,建議施用藥物8小時後採血。
(二) Lithium
Lithium於施用藥物8到12小時達最高濃度,建議施用藥物12小時後採血。
(三) Acetaminophen
注射後12小時內血漿中的濃度成為最具診斷性的指標,同時也對解毒劑治療具有相當的重要性。建議施用藥物12小時內採血。
(四) CABA. 建議抽trough
(五) SALI. 建議抽trough
(六) PHNEY. 服藥後4-8 hr採血
(七) PHENO. 建議抽trough
(八) THEO. IV:給藥結束後30 min採血
CIVF:開始輸注後12-24 hr採血
速效型:服藥後1 hr採血
緩釋型:服藥後4 hr採血
常規血液採檢說明
一、 採血部位:靜脈
二、 採血量
(一) CBC檢驗:1-3 ml
(二) PT、APTT檢驗:1.8 ml
(三) ESR檢驗:至少1.5 ml
三、 血液容器
(一) 紫色頭試管(含EDTA抗凝劑):適用於CBC、Reticulocyte count、Eosin count。
(二) 藍色頭試管(含3.2% sodium citrate抗凝劑0.2ml):適用於PT、APTT。
(三) 黑色頭試管(含3.2% sodium citrate抗凝劑0.2ml):適用於ESR檢驗
四、 血液存放溫度與送檢時限
(一) 室溫即可
(二) 採血後請於1小時內送檢
常規尿液採檢說明
一、 準備集尿容器:12ml S-Y尿管
二、 收集尿液
(一) 早晨初次尿液為最佳的檢體,其他時間隨機尿液次之。
(二) 先將前段尿液排去不要,排中段尿液注入集尿容器。
三、 檢體量:12 ml
四、 尿液存放溫度與送檢時限
(一) 室溫即可
(二) 收集後請於1小時內送檢
常規大便採檢說明
一、 患者配合事項
(一) 必須禁肉食3天尤忌臟器及豬血。
(二) 檢查前2天不可服維他命C或對胃有刺激性性的藥物。如阿斯匹靈。
(三) 糞便不可混有尿液,不可用紙包裹或裝塑膠袋內。
(四) 有服用鋇劑檢查或抗生素的患者,應在檢查後十天後再做採檢。
(五) 如果懷疑amebiasis則建議應於14天內,隔天連續採集六個檢體。
(六) 若無事先與實驗室諮商,同醫病人不可同一天接受二或三個檢體,除非檢體量非常少。
(七) 除非有事先與實驗室諮商,否則不接受住院第四天的病人標本。
二、 大便容器: S-Y糞便收集瓶
三、 檢體採檢
(一) 檢體:隨機排出的糞便。
(二) 糞便排入便盆或馬桶內。
(三) 以檢體棒採排出之大便。
(四) 收集瓶(盒)請填註姓名
四、 檢體量:約拇指頭大之糞便。
五、 糞便存放溫度及送檢時限
(一) 室溫即可
(二) 收集後請於1小時內送檢
(三) 糞便檢體如非固狀,請勿氣送。水狀與半液狀糞便檢體若氣送易漏出,漏出汙染會重送檢體。
常規體液採檢說明
一、 檢體採檢:由醫師執行
二、 檢體量:1-3 ml
三、 檢體容器:無菌管(含heparin 抗凝劑)
四、 體液存放溫度及送檢時限
(一) 室溫即可
(二) 收集後於1小時內送檢
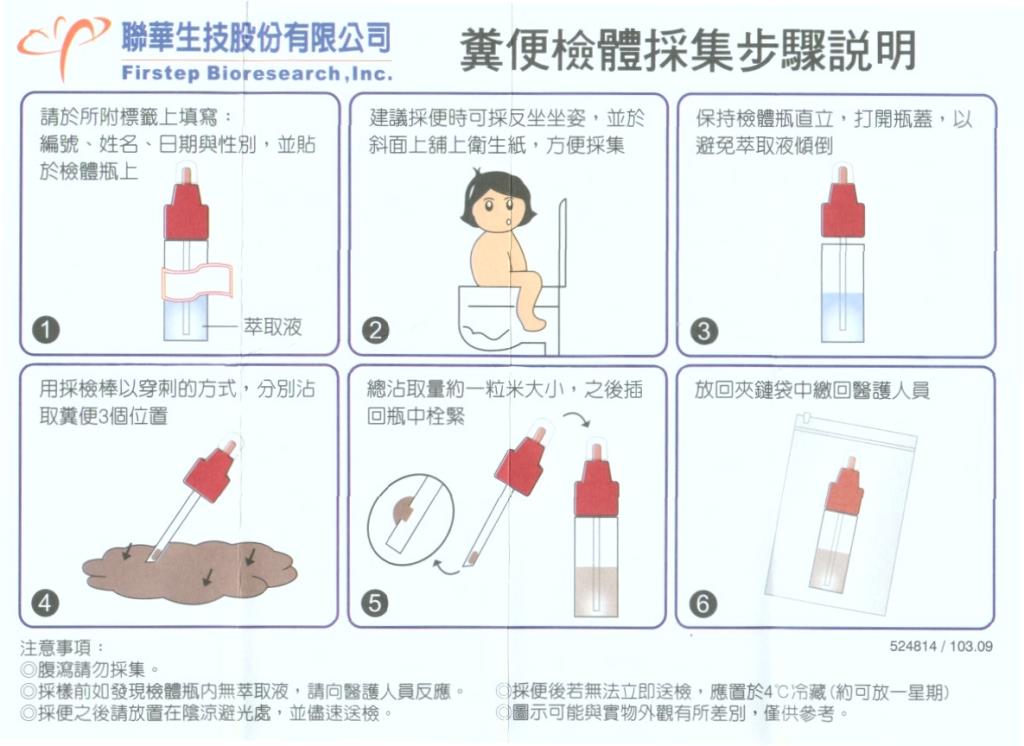
糞便潛血免疫定量檢驗
請以採便棒收集糞便,受檢者不須特別限制食物,但有痔瘡便秘出血、血尿或月經期間不適合做此檢驗。採取後請立刻送檢,如不能立刻送檢,應放置 4℃冰箱隔日送檢。採便完畢,切勿抽出再插入, 拉肚子時請另日再取樣。(採便方式如採便棒內之衛教單圖示)

幽門桿菌糞便抗原檢驗